Туберкулёз
| Туберкулёз | |
|---|---|
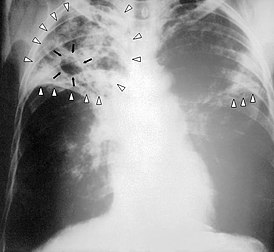 Рентгенограмма органов грудной клетки больного туберкулёзом лёгких с распадом |
|
| МКБ-11 | 1B10—1B14, KA61.0, JB63.0 |
| МКБ-10 | A15.—A19. |
| МКБ-9 | 010—018 |
| OMIM | 607948 |
| DiseasesDB | 8515 |
| MedlinePlus | 000077 и 000624 |
| MeSH | D014376 |
Туберкулёз (от лат. tuberculum — бугорок) — широко распространённое в мире инфекционное заболевание человека и животных, вызываемое различными видами микобактерий из группы Mycobacterium tuberculosis complex (M. tuberculosis и другими близкородственными видами), или иначе палочками Коха[1][2][3]. Туберкулёз обычно поражает лёгкие, реже затрагивая другие органы и системы. Mycobacterium tuberculosis передаётся воздушно-капельным путём при разговоре, кашле и чихании больного[4]. Чаще всего после инфицирования микобактериями заболевание протекает в бессимптомной, скрытой форме (тубинфицированность), но примерно один из десяти случаев скрытой инфекции, в конце концов, переходит в активную форму[5].
Устаревшее название туберкулёза лёгких — чахо́тка (от слова чахнуть). В качестве названия туберкулёза почек и некоторых других внутренних паренхиматозных органов (печени, селезёнки), а также желёз (например, слюнных) ранее использовалось слово «бугорчатка». Наружный туберкулёз (кожи, слизистых, лимфоузлов) назывался золотухой.
Для человека заболевание является социально зависимым[6]. До XX века туберкулёз был практически неизлечим. В настоящее время разработана комплексная программа, позволяющая выявить и вылечить заболевание на ранних стадиях его развития[7][8].
Область медицины, занимающаяся туберкулёзом, называется фтизиатрией, а её специалистов называют фтизиатрами.
Классические симптомы туберкулёза лёгких — длительный кашель с мокротой, иногда с кровохарканьем, появляющимся на более поздних стадиях, длительная субфебрильная температура, лихорадка, слабость, ночная потливость, пониженный аппетит и, как следствие, значительное похудение.

Предположительно туберкулёз у животных существовал ещё 245 миллионов лет назад.[11]
Многочисленные исторические документы и материалы медицинских исследований свидетельствуют о повсеместном распространении туберкулёза[источник не указан 929 дней] в далёком прошлом. Ранее самая древняя находка, связанная с проявлением туберкулёза у человека, принадлежала Паулю Бартельсу. Им в 1907 году было описано туберкулёзное поражение грудных позвонков с образованием горба у скелета, который был найден вблизи Гейдельберга и принадлежал человеку, жившему за 5000 лет до н. э.[12].
Одно из ранних указаний на туберкулёз встречается в вавилонских законах (начало II тысячелетия до н. э.), в которых давалось право на развод с женщиной, больной туберкулёзом. В древней Индии уже знали, что туберкулёз передаётся от одного члена семьи к другому, о нём говорится в Ведах, причём Аюрведа уже правильно[источник не указан 759 дней] рекомендует горный воздух для лечения. В законах Ману (древняя Индия) запрещалось жениться на женщине из семей, где был туберкулёз. У древних индусов находят[источник не указан 929 дней] довольно точные описания симптомов лёгочной чахотки.
В древнем Египте отмечали, что чахотка чаще наблюдается среди рабов и редко среди привилегированных слоёв населения. Чахотку в Египте называли «семитской» болезнью, так как древний Ближний Восток, где жили семиты, был порабощён Египтом, и, как повествуют источники и Библия, (белые) семиты в Египте были рабами. Тем не менее, в наше время из костей мумий египтян, страдавших от костного туберкулёза, были выделены живые палочки Коха.
Описание туберкулёза имеется в медицинских трудах древнего Китая (V—VI вв. до н. э.).
В древней Греции (VI—IV вв. до н. э.) существовала известная Косская школа (Гиппократ), ей была знакома картина туберкулёза лёгких. Знаменитый труд от имени Гиппократа называет туберкулёз самой распространённой болезнью в его время, поражающей людей обычно в возрасте 18—35 лет, и содержит подробное описание комплекса симптомов туберкулёза лёгких: лихорадку, озноб, поты, кашель, боли в груди, мокроту, исхудание, упадок сил, отсутствие аппетита и общий вид больного туберкулёзом — habitus phtisicus. Среди так называемых чахоточных больных, очевидно, было немало страдавших пневмониями, абсцессами, раком, сифилисом и другими болезнями. Но, безусловно, среди них преобладали больные туберкулёзом. Это был так называемый эмпирический период медицины. Диагноз чахотки устанавливался при помощи простейших методов объективного исследования. Гиппократ учил: «Суждения делаются посредством глаз, ушей, носа, рта и других известных нам способов, то есть взглядом, осязанием, слухом, обонянием, вкусом». Он ввёл в практику непосредственную аускультацию грудной клетки. Хотя Гиппократ не упоминает о заразности туберкулёза, в основном говорится о наследственности, Исократ (390 г. до н. э.), даже не будучи врачом, уже пишет о заразности этого заболевания. На заразности туберкулёза настаивал и Аристотель. Древнегреческие врачи лечили туберкулёз, рекомендовали соблюдать режим, усиленное питание, назначали отхаркивающие средства, тёплые ванны.
В Древнем Риме в I веке н. э. Аретей из Каппадокии даёт описание phthisis (др.-греч. фθίσις — чахотка), сохранившее своё значение на все последующие тысячелетия. Во II веке н. э. известный римский врач Гален относил туберкулёз к позже названным кавернами изъязвлениям лёгких, рекомендует опиум для облегчения страданий, кровопускания, диету из ячменной настойки, фруктов и рыбы.
Ещё дальше продвинулись врачи средневекового Востока, подробно описав клинику туберкулёза (Авиценна, 980—1037 гг.). В «Каноне врачебной науки» Авиценна (Абу-Али Ибн-Сина) говорит о чахотке как болезни, переходящей на других и передающейся по наследству, доказав заражение туберкулёзом «испорченным воздухом», то есть заразным воздухом или воздушно-капельным путём. Авиценна признавал влияние внешней среды на течение заболевания, рекомендовал различные приёмы врачевания, в частности, правильное питание.
Свищевые формы туберкулёзных лимфаденитов на Руси лечили прижиганием. Именно такому лечению подвергся великий князь[источник не указан 929 дней] Святослав Ярославич в 1071 году. Затем был описан туберкулёз (сухотка) у Василия II Тёмного. В русских лечебниках второй половины XVII века туберкулёз назывался «болезнью сухотной», «сухоткой», «скорбью чахотной».
Примечательная деталь: в источниках европейского Средневековья, несмотря на обилие данных о золотухе — туберкулёзе наружных поверхностей — отсутствуют упоминания об анатомических особенностях больных при заболевании, похожем на туберкулёз лёгких, вследствие запрещения патанатомических исследований. Вскрытие трупов до XVI века в Западной Европе запрещалось. Первые вскрытия, сведения о которых известны, были проведены в XIII веке, когда император Фридрих II разрешил вскрывать один труп в 5 лет, но затем последовал строгий запрет Римского папы. До XVI века спорадически разрешались вскрытия: в Монпелье — трупов казнённых, в Венеции — один труп в год. До XVI века представление о туберкулёзе в Европе были весьма примитивными. И только в Малой Азии (территория нынешней Турции) и в мавританской Испании врачи проводили регулярные исследования на трупах.
В 1540 году Фракасторо указывал, что основным источником распространения чахотки является больной человек, выделяющий мокроту, частицами которой заражаются воздух, бельё, посуда, жилище.
В XVI веке о болезнях лёгких у горняков сообщали немецкие медики Агрикола и Парацельс.
В XVII веке Франциск Сильвий впервые связал гранулёмы, обнаруженные в различных тканях при вскрытии трупа, с признаками чахотки.
В 1700 году вышла в свет книга итальянского врача Бернардино Рамадзини «О болезнях ремесленников», сообщающая о многочисленных вредных профессиях и связанных с ними болезнях органов дыхания, часть которых теперь известна как проявления запущенного туберкулёза лёгких или как отдельные нозологические формы туберкулёза, и утвердившая понимание туберкулёза как болезни рабочих. В 1720 году британский врач выпускник медицинского факультета университета Абердина Бенджамин (Вениамин) Мартен издаёт книгу о своей новой теории туберкулёза как болезни, вызываемой микробами, которых он наблюдал в мокроте больных. Открывший микробов Левенгук не считал, что они могут вызывать какие-либо болезни, и его авторитет и общий уровень развития науки того времени привели к тому, что теория Мартена, повлиявшая на врачей других культур, была признана в англо-саксонском мире[прояснить (не указан комментарий)] только после открытия Коха 160 лет спустя[13].
В Испании в 1751 году, затем в Италии, Португалии были изданы законы об обязательной регистрации всех заболевших лёгочной чахоткой и их госпитализации, дезинфекции их жилищ, уничтожение одежды, предметов домашнего обихода. За невыполнение указанных постановлений врачей облагали штрафом или высылали из страны.
В 1779 году английский хирург П. Потт описал клинику туберкулёза позвоночника («поттов горб»)[14].
В начале XIX века Р. Лаэннек предложил стетоскоп и описал бугорок туберкулёза, заявил о его излечимости, с 1820-х годов утвердилось понимание единства всех видов туберкулёза. Публичность темы туберкулёза и разоблачение предрассудков о способности коронованных особ лечить туберкулёз приводит к пониманию смысла избитой фразы «Чахотка воюет с хижинами, но щадит дворцы»: она означает только то, что в хижинах вымирают целыми семьями, а во дворцах погибают члены семей[15].
При лечении больных туберкулёзом в XIX веке использовались в основном гигиенические мероприятия, диетотерапия, санаторно-курортные факторы. Но в 1835—1842 годах неудачная попытка лечения туберкулёза поселением больных в Мамонтовой пещере, где они умирали значительно раньше, чем на поверхности, — никто не прожил и год — утвердила понимание, что туберкулёз — болезнь власти тьмы не только в переносном, но и в самом буквальном смысле[16].
В 1819 году французский врач Рене Лаэннек предложил метод аускультации лёгких, что имело большое значение в разработке методов диагностики туберкулёза.
В 1822 году английский врач Джеймс Карсон высказал идею и предпринял первую, правда, неудачную, попытку лечения лёгочного туберкулёза искусственным пневмотораксом (введением воздуха в плевральную полость)|[17]. Спустя шесть десятилетий, в 1882 году, итальянцу Карло Форланини удалось ввести этот метод в практику. В России искусственный пневмоторакс впервые применил А. Н. Рубель в 1910 году.
В 1839 году Иоганн Лукас Шёнлейн предложил термин «туберкулёз»[18].
В 1854 году Герман Бремер с помощью жены своего брата графини Марии фон Колумб, племянницы фельдмаршала Блюхера, открыл первый туберкулёзный санаторий в Соколовско (теперь Польша), названном в честь ближайшего сподвижника Бремера польского врача Альфреда Соколовского. В санатории была воздвигнута православная часовня, что, видимо, свидетельствует о лечении русских больных. Методы лечения этого санатория затем использовались в Давосе и по всему миру[19].
Развитие научного учения о туберкулёзе началось в России в XIX веке. Н. И. Пирогов в 1852 году описал «гигантские клетки» в туберкулёзном очаге. Больших успехов добился Сергей Петрович Боткин, в частности, успешно лечивший императрицу Марию Александровну, жену императора Александра II и мать императора Александра III. Климатолечение туберкулёза в Крыму, существовавшее ещё в Средневековье, во многом благодаря Боткину получило научное обоснование.
В 1865 году французский морской врач Жан-Антуан Вильмен описал, как после распространения эпидемии на корабле вследствие наличия одного больного туберкулёзом он для доказательства инфекционной природы заболевания собирал мокроту больных и пропитывал ею подстилку для морских свинок. Свинки заболевали туберкулёзом и умирали от него. Так Вильмен экспериментально доказал, что туберкулёз — заразная («вирулентная») болезнь. Инфекционную природу туберкулёза подтвердил немецкий патолог Юлиус Конгейм в 1879 году. Он помещал кусочки органов больных туберкулёзом в переднюю камеру глаза кролика и наблюдал образование туберкулёзных бугорков.
В 1868 году немецкий патолог Теодор Лангганс обнаружил в туберкулёзном бугорке гигантские клетки, ранее обнаруженные Пироговым, но позже названные в честь Лангганса, так как он дал более подробное описание и не был знаком с трудами Пирогова.
В 1882 году в Риме Карло Форланини впервые успешно применил искусственный пневмоторакс[источник не указан 929 дней]. (Основой, видимо, послужили истории излечения больных туберкулёзом, получивших ранения груди в бою или на дуэли).
Облик фтизиатрии преобразовала деятельность Роберта Коха, открывшего возбудитель туберкулёза, и его доклад 24 марта 1882 года. «Пока имеются на земле трущобы, куда не проникает луч солнца, чахотка и дальше будет существовать. Солнечные лучи — смерть для бацилл туберкулёза. Я предпринял свои исследования в интересах людей. Ради этого я трудился. Надеюсь, что мои труды помогут врачам повести планомерную борьбу с этим страшным бичом человечества».
В 1882 году в Германии Роберт Кох после 17 лет работы в лаборатории открыл возбудителя туберкулёза, которого назвали бациллой Коха (БК). Он обнаружил возбудителя при микроскопическом исследовании мокроты больного туберкулёзом после окраски препарата везувином и метиленовым синим. Впоследствии он выделил чистую культуру возбудителя и вызвал ею туберкулёз у подопытных животных. В настоящее время фтизиатры пользуются термином МБТ (микобактерия туберкулёза).
Кох родился у подножия горы Брокен, где по преданиям в Вальпургиеву ночь собираются нечистые силы, в том числе, покровители чахотки. Поэтому, помимо 24 марта, 1 мая — день за Вальпургиевой ночью — также является датой, символизирующей победу Коха над силами тьмы. Кроме того, доклад Коха был напечатан в немецком медицинском журнале 10 апреля, а подробнейшие отчёты в английской «Times» — 22 апреля и в американской «New York Times» — в центре глобальной пандемии туберкулёза — 3 мая 1882 года[20]. Благодаря публикации 3 мая 1882 года Эндрю Карнеги выделил Коху деньги на создание института Роберта Коха. В США в начале XX века 80 % населения заражалось ещё в возрасте до 20 лет, и туберкулёз был главной причиной смертности[21]. Именно дата 3 мая совпала с датой основания Лиги по борьбе с туберкулёзом в России 3 мая 1910 года по новому стилю и первым Днём белой ромашки в России 3 мая 1911 года по новому стилю. С 1884 года Роберт Кох — иностранный член Санкт-Петербургской Академии наук[15].
До своего триумфа Коху пришлось выдержать борьбу с Рудольфом Вирховым, слишком буквально понимавшим социальные болезни как неинфекционные, вирулентность которых Вирхов объяснял наличием образующихся при недостатке света, свежего воздуха и питательных веществ вирулентных белков, подобных позднее открытым прионам. Но Кох, вначале признавая Mycobacterium bovis возбудителем туберкулёза человека тоже, затем изменил своё мнение и с упрямством, достойным лучшего применения, долго отрицал возможность поражения человека микобактериями бычьего туберкулёза, в результате чего тормозилось внедрение пастеризации молока, и многие заболели при употреблении некипячёного и непастеризованного молока, и неосторожно хвалил туберкулин как возможное средство профилактики и лечения туберкулёза, что было понято не как «возможное». Неоправдавшиеся ожидания больных и врачей подорвали авторитет Коха. Поэтому Кох получил Нобелевскую премию только в 1905 году. Кох считается основателем не только современной медицинской бактериологии, но и — вместе с Рудольфом Вирховым — современных общественного здравоохранения и гигиены. Благодаря их деятельности была прекращена квартальная застройка и резко ограничена уплотнительная застройка.
В 1882—1884 годах Франц Циль и Фридрих Нельсен (Германия) предложили[источник не указан 929 дней] эффективный метод окраски кислотоустойчивых микобактерий туберкулёза.
В 1887 году в Эдинбурге (Шотландия) был открыт первый противотуберкулёзный диспансер (от фр. dispenser — избавлять, освобождать). В этом новом учреждении оказывалась больным не только медицинская, но и социальная помощь. Затем диспансеры были созданы и в других европейских странах, в том числе, в России.
В 1890 году Роберт Кох впервые получил туберкулин, который описал как «водно-глицериновую вытяжку туберкулёзных культур». В диагностических целях Кох предложил делать подкожную пробу с введением туберкулина. На конгрессе врачей в Берлине Кох сообщил о возможном профилактическом и даже лечебном действии туберкулина, испытанного в опытах на морских свинках и применённого на себе и своей сотруднице (которая впоследствии стала его женой). Через год в Берлине было сделано официальное заключение о высокой эффективности туберкулина в диагностике, однако лечебные свойства туберкулина были названы противоречивыми, поскольку резко обострялось течение болезни.
В 1902 году в Берлине проведена первая Международная конференция по туберкулёзу.
В 1904 году Алексей Абрикосов опубликовал работы, в которых описал картину очаговых изменений в лёгких на рентгенограмме при начальных проявлениях туберкулёза у взрослых (очаг Абрикосова).
В 1907 году австрийский педиатр Клеменс Пирке предложил накожную пробу с туберкулином для выявления людей, инфицированных микобактерией туберкулёза.
В 1910 году Шарль Манту (Франция) и Феликс Мендель (Германия) предложили внутрикожный метод введения туберкулина, который в диагностическом плане оказался чувствительнее накожного.
В 1912 году исследователь Антон Гон (Австро-Венгрия) описал обызвествлённый первичный туберкулёзный очаг (очаг Гона).
Роль сниженного иммунитета у трудящихся и у социально незащищённых слоёв населения была понята после открытия иммунитета И. И. Мечниковым, специально изучавшим противотуберкулёзный иммунитет, и Паулем Эрлихом.
В 1919 году микробиолог Альбер Кальметт и ветеринарный врач Камиль Герен (оба — Франция) создали вакцинный штамм микобактерии туберкулёза для противотуберкулёзной вакцинации людей. Штамм был назван «бациллы Кальметта — Герена» (Bacilles Calmette-Guerin, BCG). Впервые вакцина БЦЖ была введена новорождённому ребёнку в 1921 году.
В 1925 году Кальметт передал профессору Льву Тарасевичу штамм вакцины БЦЖ, которая была названа БЦЖ-1. Через три года экспериментального и клинического изучения было установлено, что вакцина относительно безвредна. Смертность от туберкулёза среди вакцинированных детей в окружении бактерионосителей была меньше, чем среди невакцинированных. В 1928 году было рекомендовано вакцинировать БЦЖ новорождённых из очагов туберкулёзной инфекции. С 1935 года вакцинацию стали проводить в широких масштабах не только в городах, но и в сельской местности. В середине 1950-х вакцинация новорождённых стала обязательной. До 1962 года проводили в основном пероральную вакцинацию новорождённых, с 1962 года для вакцинации и ревакцинации стали применять более эффективный внутрикожный метод введения вакцины. В 1985 году для вакцинации новорождённых с отягощённым постнатальным периодом была предложена вакцина БЦЖ-М, которая позволяет уменьшить антигенную нагрузку вакцинируемых.
В 1930-е годы бразильский учёный Д. Абреу предложил[источник не указан 929 дней] массовую флюорографию для выявления туберкулёза. (Кстати, сами выявляющиеся при флюорографии изменения были обнаружены русским учёным Алексеем Абрикосовым в 1904 году).
С середины 1930-х годов применяется эктомия поражённой туберкулёзом части лёгкого.
В 1943 году Зельман Ваксман совместно с Альбертом Шацем получил[источник не указан 929 дней] стрептомицин — первый противомикробный препарат, который оказывал бактериостатическое действие на микобактерии туберкулёза. В первые несколько лет применения стрептомицин обладал крайне высокой противотуберкулёзной активностью: даже смыв с флакона, где до этого находился лиофизат препарата, давал клинический эффект. Но всего через 10 лет эффективность препарата существенно снизилась, а в настоящее время его клинический эффект минимален. К концу XX века спектр антибактериальных препаратов, применяемых во фтизиатрии, значительно расширился.
Ежегодно 24 марта по инициативе Всемирной организации здравоохранения (ВОЗ) отмечается Всемирный день борьбы с туберкулёзом[22].
Существует мнение, что M. tuberculosis инфицирована примерно треть населения Земли[23], и примерно каждую секунду возникает новый случай инфекции[24]. Доля людей, которые заболевают туберкулёзом каждый год во всем мире, не изменяется или снижается, однако из-за роста численности населения абсолютное число новых случаев продолжает расти[24]. В 2007 году насчитывалось 13,7 миллиона зарегистрированных случаев хронического активного туберкулёза, 9,3 миллиона новых случаев заболевания и 1,8 миллиона случаев смерти, главным образом в развивающихся странах[25]. Кроме того, всё больше людей в развитых странах заболевают туберкулёзом, потому что их иммунная система ослабевает из-за приёма иммуносупрессивных препаратов и особенно при ВИЧ-инфекции. Распространение туберкулёза неравномерно по всему миру, около 80 % населения во многих азиатских и африканских странах имеют положительный результат туберкулиновых проб, и только среди 5—10 % населения США такой тест положителен[3].
Согласно докладу Всемирной Организации по здравоохранению (ВОЗ) в 2015 году насчитывалось 10,4 миллиона новых случаев заболевания туберкулёзом во всем мире, из которых 5,9 млн (56 %) было отмечено среди мужчин, 3,5 миллиона (34 %) среди женщин и 1,0 млн (10 %) среди детей. Люди, имеющие ВИЧ, составляли 1,2 млн (11 %) всех новых случаев заболевания туберкулёзом[26].
По данным ВОЗ, в 2015 году было зафиксировано 1,4 млн случаев смерти от туберкулёза, среди которых 0,4 млн человек имели ВИЧ[26].
В 2018 году смертность от туберкулеза составила (по странам, приведены государства с наибольшим числом умерших от туберкулеза)[27]:
- Индия — 449 тыс. чел.;
- Нигерия — 157 тыс. чел.;
- Индонезия — 98 тыс. чел;
- ЮАР — 64 тыс. чел.;
- Демократическая Республика Конго — 53 тыс. чел.;
- Бангладеш — 47 тыс. чел.;
- Пакистан — 44 тыс. чел.;
- Мозамбик — 43 тыс. чел.;
- Китай — 40 тыс. чел.;
- Танзания — 39 тыс. чел.
По заболеваемости туберкулезом на 100 тысяч человек в 2018 году лидировали (более 50 случаев на 100 тыс. человек населения) в мире следующие страны (по данным ВОЗ, указано количество случаев на 100 тысяч жителей)[27]:
- ЦАР — 540;
- ЮАР — 520;
- КНДР — 513;
- Папуа-Новая Гвинея — 432;
- Монголия — 428;
- Демократическая Республика Конго — 321;
- Индонезия — 316;
- Либерия — 308;
- Пакистан — 265;
- Мадагаскар — 233;
- Нигерия — 219;
- Индия — 199;
- Афганистан — 189;
- Чад — 142;
- Боливия — 108.
Отмечено, что заболеваемость туберкулёзом зависит от неблагоприятных условий (стрессовой нагрузки), а также от индивидуальных характеристик организма человека (например, от группы крови и возраста заболевшего). Из числа заболевших в целом доминирует возрастная группа 18–26 лет[28].
Однако, несмотря на этот факт, в странах, где заболеваемость туберкулёзом значительно снизилась — таких, как Америка — доминировать среди заболевших стала статистическая группа пожилых людей[29].
Существует несколько факторов, вызывающих повышенную восприимчивость человека к туберкулёзу:
- Наиболее значимым в мире стал ВИЧ;
- Курение (особенно более 20 сигарет в день) — увеличивает вероятность туберкулёза в 2—4 раза[30];
-
По мнению главного фтизиатра Крыма Александра Колесника, в 1920-е годы и в царской России не было таких понятий, как массовый «тюремный» туберкулёз, туберкулёз + СПИД (не только неизвестный тогда науке первичный СПИД, но и вторичный), полирезистентный туберкулёз. Всё это появилось после распада СССР в «новых независимых государствах». В середине 1990-х годов прекратилось централизованное поступление бесплатных для больных противотуберкулёзных препаратов. Лечение проводилось 1—2 или в лучшем случае 3 препаратами вместо 5—6. В результате, особенно в тюрьмах, вместо лечения больных из-за неполноценной терапии был выращен настоящий «монстр» — устойчивый ко многим препаратам штамм возбудителя туберкулёза, что делает лечение его малоперспективным или вообще не перспективным[32].
Туберкулёз в России
Основная статья: Туберкулёз в РоссииВ 2007 году в России отмечено 117 738 больных впервые выявленным туберкулёзом в активной форме (82,6 на 100 тыс. населения), что на 0,2 % выше, чем в 2006 г.
Среди всех впервые выявленных больных туберкулёзом бациллярные больные (бактериовыделители) в 2007 году составили 40 % (47 239 человек, показатель — 33,15 на 100 тыс. населения).
В России смертность от туберкулёза за 2007 год составила 18 человек на 100 тысяч жителей (на 7 % ниже, чем в 2006 г.), таким образом, в 2007 году умерло от туберкулёза около 25 000 человек (в среднем по Европе смертность от туберкулёза приблизительно в 3 раза меньше). В структуре смертности от инфекционных и паразитарных заболеваний в России доля умерших от туберкулёза составляет 70 %[33].
В 2009 году в России отмечено 105 530 случаев впервые выявленного активного туберкулёза (в 2008 г. — 107 988 случаев). Показатель заболеваемости туберкулёзом составил 74,26 на 100 тыс. населения (в 2008 г. — 75,79 на 100 тысяч)[34].
Наиболее высокие показатели заболеваемости в 2009 году, как и в предыдущие годы, отмечались в Дальневосточном (124,1), Сибирском (100,8), Уральском (73,6) федеральных округах. В пятнадцати субъектах Российской Федерации показатель заболеваемости в 1,5 и более раза превышает средний по стране: Еврейской автономной области (159,5), Амурской (114,4), Омской (112,0), Кемеровской (110,9), Иркутской (101,2), Новосибирской (98,10), Курганской (94,94), Сахалинской (94,06) областях, республиках Тыва (164,2), Бурятия (129,8), Хакасия (103,6), Алтай (97,45), Приморском (188,3) Хабаровском (110,0), Алтайском краях (102,1).
Согласно официальной статистике, показатель смертности от туберкулёза в январе — сентябре 2011 года снизился на 7,2 % в сравнении с аналогичным периодом 2010 года[35].
66,7 человека на 100 тысяч населения — показатель заболеваемости туберкулёзом среди постоянного населения России без учёта внутренних и внешних миграций в 2011 году, благодаря сокращению числа фтизиатров[источник не указан 1236 дней] он ниже уровня 2010 года на 4,7 %[36].
По данным на 2012 год общая заболеваемость в России составляет 68,1 на 100 000 населения. Число больных туберкулёзом, выявленных при флюорографических обследованиях, сократилось с 55 161 в 2008 году до 42 577 в 2012 году, то есть на 12 584 человека (на 22,8 %)[37].
В 2014 году впервые выявленных — 86 953 человек, показатель заболеваемости — 59,5 на 100 тысяч[38].
В 2017 году показатель заболеваемости данной инфекцией составил 48,1 на 100 тысяч человек (в 2016 году — 53,2, в 2015 году — 57,39, в 2014 году — 58,97)[39].
В 2017 году показатель смертности от туберкулёза по данным Минздрава РФ снизился на 15 % по сравнению с 2016 годом и составил 9614 человек (в 2016 году — 11373 человека)[40].
Россию, входящую в число 22 стран мира с наибольшей распространённостью туберкулёза, отличают от остальных стран мира низкие значения таких показателей, как эффективность лечения и подтверждение диагноза (излечения) лабораторными методами. В России сохраняется рост распространения туберкулёза с множественной лекарственной устойчивостью и туберкулёза, сочетанного с ВИЧ-инфекцией, по-прежнему высока доля больных с хроническими формами туберкулёза. Наличие ряда тревожных прогностических признаков (например, ухудшение демографических и социальных характеристик заболевающих туберкулёзом — теперь болеют и являются бациллоносителями семейные обеспеченные молодые люди, туберкулёз в России — не болезнь преимущественно бедных, одиноких и пожилых) может быть связано с непростой социально-экономической ситуацией, сложившейся в России вследствие реформ и мирового экономического кризиса 2008 года, когда много и напряжённо работают во вредных условиях труда не только бедные, а новые штаммы туберкулёза поражают людей независимо от их социального статуса[41].
Согласно планам Всемирной организации здравоохранения (ВОЗ), туберкулёз в России должен быть окончательно побеждён к 2050 году. Разработанная стратегия предусматривает быструю диагностику туберкулёза, основанную на молекулярно-генетическом методе. Также российские фтизиатры планируют к 2021 году получить вакцину, которая будет способствовать выработке пожизненного иммунитета[42].
Туберкулёз в Белоруссии
В Белоруссии ежегодно туберкулёз поражает около 5 тысяч человек[43]. Противотуберкулёзная вакцина в своё время серьёзно снизила детскую заболеваемость, которая продолжает оставаться одной из самых низких на постсоветском пространстве.
Туберкулёз на Украине
Основная статья: Туберкулёз на УкраинеНа Украине эпидемия туберкулёза перешла в категорию национальной проблемы, поскольку стала трудноуправляемой. На 2015 год этой болезнью охвачено около 700 тысяч человек, из которых 600 тысяч находятся на диспансерном учёте, в том числе 142 тысячи с открытой формой туберкулёза. Официально число больных туберкулёзом превысило 1 % населения, однако эксперты не без основания полагают, что реальное количество больных значительно отличается от данных официальной статистики. Ежегодно число больных увеличивается на 40 тысяч, а умирает — 10 тысяч[44]. Вдобавок к этому, возрастающая заболеваемость туберкулёзом в совокупности с низким качеством украинской системы здравоохранения и другими факторами неблагополучия, подхлёстывают распространение других инфекций, например ВИЧ (см. ВИЧ на Украине)[45][46].
В 2018 году уровень заболеваемости туберкулёзом по Украине в целом составил 32,6 на сто тысяч человек[47].
Пути заражения
Основным источником инфицирования туберкулёзом являются носители с открытыми формами туберкулёза, то есть те, кто выделяет бациллы Коха во внешнюю среду.[48]Mycobacterium tuberculosis передаётся воздушно-капельным путём при разговоре, кашле и чихании больного[4].
Исследования начала двадцатого века показали, что заболеваемость туберкулёзом медицинского персонала противотуберкулёзных учреждений в 5—10 раз выше заболеваемости их коллег с другой специализацией. В этих же исследованиях отмечается, что медицинские работники часто занимаются самолечением или получают медицинскую помощь по месту работы, что значительно снижает статистические показатели и данные об их заболеваемости ниже истинных.[49] По данным директора ГУ НИИ медицины труда РАМН академика РАМН Н. Ф. Измерова (2005) и директора ЦНИИ эпидемиологии Роспотребнадзора академика РАМН В. И. Покровского, в наше время положение с охраной здоровья медицинских работников существенно не изменилось, наметилась тенденция к росту несчастных случаев и профессиональных заболеваний.[49]
Приток трудовых мигрантов ухудшил санитарно-гигиеническую обстановку в РФ, в том числе по заболеваемости туберкулёзом.[источник не указан 894 дня]

Возбудителями туберкулёза являются микобактерии — кислотоустойчивые бактерии рода Mycobacterium. Всего известно 74 вида микобактерий. Они широко распространены в почве, воде, среди людей и животных. Однако туберкулёз у человека вызывает условно выделенный комплекс, включающий в себя Mycobacterium tuberculosis (человеческий вид), Mycobacterium bovis (бычий вид), Mycobacterium africanum, Mycobacterium bovis BCG (БЦЖ-штамм бычьего вида), Mycobacterium microti, Mycobacterium canettii. В последнее время к нему отнесены Mycobacterium pinnipedii, Mycobacterium caprae, филогенетически имеющие отношение к Mycobacterium microti и Mycobacterium bovis.
Туберкулёз, вызванный различными видами микобактерий, достаточно сильно различается между собой. Основной видовой признак микобактерии туберкулёза (МБТ) — патогенность, которая проявляется в вирулентности. Вирулентность может существенно изменяться в зависимости от факторов внешней среды и по-разному проявляться в зависимости от состояния макроорганизма, который подвергается бактериальной агрессии.
При туберкулёзе существует так называемый «скрытый резервуар» — сохраняющаяся пожизненно в организме человека или животного эндогенная инфекция после первичного инфицирования микобактериями туберкулёза. Удалить попавшие однажды в организм бациллы Коха практически невозможно, а это таит в себе риск эндогенной реактивации туберкулёзного процесса на любом этапе жизни человека при ухудшении социальных условий. Этим же объясняется и несостоятельность ликвидации туберкулёза как распространённого заболевания в ближайшее время, так как инфицированность взрослого населения к 40 годам жизни пока достигает 70—80—90 % и более в различных странах СНГ. Всего в мире носителей бактерий и больных не менее двух миллиардов человек, то есть треть населения мира. Носительство увеличивается с возрастом, поэтому носителями являются примерно половина взрослого населения Земли. Каждый десятый из носителей микобактерий туберкулёза в течение жизни будет страдать от активной формы туберкулёза. Каждый больной активной формой туберкулёза выделяет в сутки с мокротой от 15 млн до 7 млрд бацилл Коха, которые распространяются в радиусе 1—6 м, и спасти от которых может только солнечный свет, обычно недоступный при квартальной застройке. Отключение отопления, характерное для квартальной застройки, не помогает, так как палочка Коха выдерживает замораживание до минус 269 °C. Она сохраняет жизнеспособность в высохшей мокроте на одежде до 3—4 месяцев, в молочных продуктах — до года, на книгах — до 6 месяцев. В среднем один больной с активной формой туберкулёза способен за год заразить 10—15 человек.
В поражённых туберкулёзом органах (лёгкие, мочеполовая система, лимфатические узлы, кожа, кости, кишечник и др.) развивается специфическое «холодное» туберкулёзное воспаление, носящее преимущественно гранулематозный характер и приводящее к образованию множественных бугорков со склонностью к распаду.
Первичное инфицирование микобактериями туберкулёза и скрытое течение туберкулёзной инфекции
Большое значение имеет первичная локализация инфекционного очага. Различают следующие пути передачи туберкулёза:
- Воздушно-капельный. Туберкулёзные микобактерии попадают в воздух с капельками при кашле, разговоре и чихании больного активным туберкулёзом. При вдыхании эти капельки с микобактериями попадают в лёгкие здорового человека. Это самый распространённый путь заражения.
- Алиментарный. Проникновение происходит через пищеварительный тракт.
- Контактный. Описаны случаи заражения через конъюнктиву глаза маленьких детей и взрослых. При этом иногда обнаруживается острый конъюнктивит и воспаление слёзного мешочка. Заражение туберкулёзом через кожу встречается редко.
- Внутриутробное заражение туберкулёзом. Заражение происходит или при поражении туберкулёзом плаценты, или при инфицировании повреждённой плаценты во время родов больной туберкулёзом матерью. Такой путь заражения туберкулёзом встречается крайне редко.
Система дыхания защищена от проникновения микобактерий мукоцилиарным клиренсом (выделение бокаловидными клетками дыхательных путей слизи, которая склеивает поступившие микобактерии, и дальнейшая элиминация микобактерий с помощью волнообразных колебаний мерцательного эпителия). Нарушение мукоцилиарного клиренса при остром и хроническом воспалении верхних дыхательных путей, трахеи и крупных бронхов, а также под воздействием токсических веществ делает возможным проникновение микобактерий в бронхиолы и альвеолы, после чего вероятность инфицирования и заболевания туберкулёзом значительно увеличивается.
Возможность заражения алиментарным путём обусловлена состоянием стенки кишечника и его всасывающей функции.
Возбудители туберкулёза не выделяют какой-либо экзотоксин, который мог бы стимулировать фагоцитоз. Возможности фагоцитоза микобактерий на этом этапе ограничены, поэтому присутствие в тканях небольшого количества возбудителя проявляется не сразу. Микобактерии находятся вне клеток и размножаются медленно, и ткани некоторое время сохраняют нормальную структуру. Это состояние называется «латентный микробизм». Независимо от начальной локализации они с током лимфы попадают в регионарные лимфатические узлы, после чего лимфогенно распространяются по организму — происходит первичная (облигатная) микобактериемия. Микобактерии задерживаются в органах с наиболее развитым микроциркуляторным руслом (лёгкие, лимфатические узлы, корковый слой почек, эпифизы и метафизы трубчатых костей, ампуллярно-фимбриональные отделы маточных труб, увеальный тракт глаза). Поскольку возбудитель продолжает размножаться, а иммунитет ещё не сформировался, популяция возбудителя значительно увеличивается[50].
Тем не менее, в месте скопления большого числа микобактерий начинается фагоцитоз. Сначала возбудителей начинают фагоцитировать и разрушать полинуклеарные лейкоциты, однако безуспешно — все они гибнут, вступив в контакт с МБТ, из-за слабого бактерицидного потенциала.
Затем к фагоцитозу МБТ подключаются макрофаги. Однако МБТ синтезируют АТФ-положительные протоны, сульфаты и факторы вирулентности (корд-факторы), в результате чего нарушается функция лизосом макрофагов. Образование фаголизосомы становится невозможным, поэтому лизосомальные ферменты макрофагов не могут воздействовать на поглощённые микобактерии. МБТ располагаются внутриклеточно, продолжают расти, размножаться и всё больше повреждают клетку-хозяина. Макрофаг постепенно погибает, а микобактерии вновь попадают в межклеточное пространство. Этот процесс называется «незавершённым фагоцитозом».
Диагностика и лечение
Различают открытую и закрытую формы туберкулёза. При открытой форме в мокроте или в других естественных выделениях больного — моче, свищевом отделяемом, кале (как правило, при туберкулёзе пищеварительного тракта, редко при туберкулёзе лёгочной ткани) обнаруживаются микобактерии туберкулёза. Открытой формой считаются также те виды туберкулёза органов дыхания, при которых, даже в отсутствие бактериовыделения, имеются явные признаки сообщения очага поражения с внешней средой: каверна (распад) в лёгком, туберкулёз бронха (особенно язвенная форма), бронхиальный или торакальный свищ, туберкулёз верхних дыхательных путей. Если больной не соблюдает гигиенических мер предосторожности, он может стать заразным для окружающих. При закрытой форме туберкулёза микобактерии в мокроте доступными методами не обнаруживаются, больные с такой формой эпидемиологически не опасны или малоопасны для окружающих.
Диагностика туберкулёза основана на флюорографии, рентгенографии и компьютерной томографии поражённых органов и систем, микробиологическом исследовании различного биологического материала, кожной туберкулиновой пробе (реакции Манту), а также методе молекулярно-генетического анализа (полимеразная цепная реакция) и др. Лечение сложное и длительное, требующее приёма препаратов в течение минимум шести месяцев. Лиц, контактировавших с больным, обследуют рентгенологически или с помощью реакции Манту, с возможностью назначения профилактического лечения противотуберкулёзными препаратами.
Заметные сложности в лечении туберкулёза возникают при наличии устойчивости возбудителя к противотуберкулёзным препаратам основного и, реже, резервного ряда, которая может быть выявлена только при микробиологическом исследовании. Устойчивость к изониазиду и рифампицину также может быть установлена методом ПЦР. Профилактика туберкулёза основана на скрининговых программах, профосмотрах, а также на вакцинации детей вакциной БЦЖ или БЦЖ-М.
Приобретённый клеточный иммунитет
В основе приобретённого клеточного иммунитета лежит эффективное взаимодействие макрофагов и лимфоцитов. Особое значение имеет контакт макрофагов с Т-хелперами (CD4+) и Т-супрессорами (CD8+). Макрофаги, поглотившие МБТ, экспрессируют на своей поверхности антигены микобактерий (в виде пептидов) и выделяют в межклеточное пространство интерлейкин-1 (ИЛ-1), который активирует Т-лимфоциты (CD4+). В свою очередь, Т-хелперы (CD4+) взаимодействуют с макрофагами и воспринимают информацию о генетической структуре возбудителя. Сенсибилизированные Т-лимфоциты (CD4+ и CD8+) выделяют хемотоксины, гамма-интерферон и интерлейкин-2 (ИЛ-2), которые активируют миграцию макрофагов в сторону расположения МБТ, повышают ферментативную и общую бактерицидную активность макрофагов. Активированные макрофаги интенсивно вырабатывают активные формы кислорода и пероксид водорода. Это так называемый кислородный взрыв; он воздействует на фагоцитируемый возбудитель туберкулёза. При одновременном воздействии L-аргинина и фактора некроза опухоли образуется оксид азота NO, который также обладает антимикробным эффектом. В результате всех этих процессов разрушительное действие МБТ на фаголизосомы ослабевает, и бактерии разрушаются лизосомальными ферментами. При адекватном иммунном ответе каждое последующее поколение макрофагов становится всё более иммунокомпетентным. Выделяемые макрофагами медиаторы активируют также B-лимфоциты, ответственные за синтез иммуноглобулинов, однако их накопление в крови на устойчивость организма к МБТ не влияет. Но выработка B-лимфоцитами опсонирующих антител, которые обволакивают микобактерии и способствуют их склеиванию, является полезной для дальнейшего фагоцитоза.
Повышение ферментативной активности макрофагов и выделение ими различных медиаторов может вести к появлению клеток гиперчувствительности замедленного типа (ГЗТ) к антигенам МБТ. Макрофаги трансформируются в эпителиоидные гигантские клетки Лангханса, которые участвуют в ограничении зоны воспаления. Образуется экссудативно-продуктивная и продуктивная туберкулёзная гранулёма, образование которой свидетельствует о хорошем иммунном ответе на инфекцию и о способности организма локализовать микобактериальную агрессию. На высоте гранулематозной реакции в гранулёме находятся Т-лимфоциты (преобладают), B-лимфоциты, макрофаги (осуществляют фагоцитоз, выполняют аффекторную и эффекторную функции); макрофаги постепенно трансформируются в эпителиоидные клетки (осуществляют пиноцитоз, синтезируют гидролитические ферменты). В центре гранулёмы может появиться небольшой участок казеозного некроза, который формируется из тел макрофагов, погибших при контакте с МБТ.
Реакция ГЗТ появляется через 2—3 недели после инфицирования, а достаточно выраженный клеточный иммунитет формируется через 8 недель. После этого размножение микобактерий замедляется, общее их число уменьшается, специфическая воспалительная реакция затихает. Но полной ликвидации возбудителя из очага воспаления не происходит. Сохранившиеся МБТ локализуются внутриклеточно (L-формы) и предотвращают формирование фаголизосомы, поэтому недоступны для лизосомальных ферментов. Такой противотуберкулёзный иммунитет называется нестерильным. Оставшиеся в организме МБТ поддерживают популяцию сенсибилизированных Т-лимфоцитов и обеспечивают достаточный уровень иммунологической активности. Таким образом, человек может сохранять МБТ в своём организме длительное время и даже всю жизнь. При ослаблении иммунитета возникает угроза активизации сохранившейся популяции МБТ и заболевания туберкулёзом.
Приобретённый иммунитет к МБТ снижается при СПИДе, сахарном диабете, язвенной болезни, злоупотреблении алкоголем и длительном применении наркотиков, а также при голодании, стрессовых ситуациях, беременности, лечении гормонами или иммунодепрессантами.
В целом риск развития туберкулёза у впервые инфицированного человека составляет около 8 % в первые 2 года после заражения, постепенно снижаясь в последующие годы.
Возникновение клинически выраженного туберкулёза
В случае недостаточной активации макрофагов фагоцитоз неэффективен, размножение МБТ макрофагами не контролируется и потому происходит в геометрической прогрессии. Фагоцитирующие клетки не справляются с объёмом работы и массово гибнут. При этом в межклеточное пространство поступает большое количество медиаторов и протеолитических ферментов, которые повреждают прилежащие ткани. Происходит своеобразное «разжижение» тканей, формируется особая питательная среда, способствующая росту и размножению внеклеточно расположенных МБТ.
Большая популяция МБТ нарушает баланс в иммунной защите: количество Т-супресоров (CD8+) растёт, иммунологическая активность Т-хелперов (CD4+) падает. Сначала резко усиливается, а затем ослабевает ГЗТ к антигенам МБТ. Воспалительная реакция приобретает распространённый характер. Повышается проницаемость сосудистой стенки, в ткани поступают белки плазмы, лейкоциты и моноциты. Формируются туберкулёзные гранулёмы, в которых преобладает казеозный некроз. Усиливается инфильтрация наружного слоя полинуклеарными лейкоцитами, макрофагами и лимфоидными клетками. Отдельные гранулёмы сливаются, общий объём туберкулёзного поражения увеличивается. Первичное инфицирование трансформируется в клинически выраженный туберкулёз.
Чаще всего туберкулёз поражает органы дыхательной (главным образом лёгкие и бронхи) и мочеполовой систем. При костно-суставных формах туберкулёза наиболее часто встречаются поражения позвоночника и костей таза. Ввиду этого различают два основных вида туберкулёза: туберкулёз лёгких и внелёгочный туберкулёз.

Туберкулёз лёгких
Туберкулёз лёгких может принимать различные формы:
- первичный туберкулёзный комплекс (очаг туберкулёзной пневмонии + лимфангит, лимфаденит средостения)
- туберкулёзный бронхоаденит, изолированный лимфаденит внутригрудных лимфатических узлов.
Исходя из степени распространённости туберкулёза лёгких, различают:
- латентный туберкулёз
- диссеминированный туберкулёз;
- милиарный туберкулёз;
- очаговый (ограниченный) туберкулёз;
- инфильтративный туберкулёз;
- казеозная пневмония;
- туберкулёма;
- кавернозный туберкулёз;
- фиброзно-кавернозный туберкулёз;
- цирротический туберкулёз.
Гораздо реже встречаются туберкулёз плевры, туберкулёз гортани, трахеи.
Внелёгочный туберкулёз

Внелёгочный туберкулёз может локализоваться в любом органе человека. Различают следующие формы внелёгочного туберкулёза:
- Туберкулёз органов пищеварительной системы — чаще всего поражаются дистальный отдел тонкой кишки и слепая кишка;
- Туберкулёз органов мочеполовой системы — поражение почек, мочевыводящих путей, половых органов;
- Туберкулёз центральной нервной системы и мозговых оболочек — поражение спинного и головного мозга, твёрдой оболочки головного мозга (туберкулёзный менингит);
- Туберкулёз костей и суставов — чаще всего поражаются кости позвоночника (фунгозно-гнойное и грануляционно-гнойное воспаление только колена, вплоть до середины XIX века, классифицировалось отдельно и называлось «белая опухоль»; воспаление для других суставов не имело специального названия[51]);
- Туберкулёз кожи;
- Туберкулёз
Туберкулёз лёгких может длительное время протекать бессимптомно или малосимптомно и обнаружиться случайно при проведении флюорографии или на рентгеновском снимке грудной клетки. Факт обсеменения организма туберкулёзными микобактериями и формирования специфической иммунологической гиперреактивности может быть также обнаружен при постановке туберкулиновых проб.
В случаях, когда туберкулёз проявляется клинически, обычно самыми первыми симптомами выступают неспецифические проявления интоксикации: слабость, бледность, повышенная утомляемость, вялость, апатия, субфебрильная температура (около 37 °C, редко выше 38°), потливость, особенно беспокоящая больного по ночам, похудение. Часто выявляется генерализованная или ограниченная какой-либо группой лимфатических узлов лимфаденопатия — увеличение размеров лимфатических узлов. Иногда при этом удаётся выявить специфическое поражение лимфатических узлов — «холодное» воспаление.
В крови больных туберкулёзом или обсеменённых туберкулёзной микобактерией при лабораторном исследовании часто обнаруживается анемия (снижение числа эритроцитов и содержания гемоглобина), умеренная лейкопения (снижение числа лейкоцитов). Некоторыми специалистами предполагается, что анемия и лейкопения при туберкулёзной инфекции — последствие воздействия токсинов микобактерий на костный мозг. Согласно другой точке зрения, всё обстоит строго наоборот — туберкулёзная микобактерия преимущественно «нападает» в основном на ослабленных лиц — не обязательно страдающих клинически выраженными иммунодефицитными состояниями, но, как правило, имеющих слегка пониженный иммунитет; не обязательно страдающих клинически выраженной анемией или лейкопенией, но имеющих эти параметры около нижней границы нормы и т. д. В такой трактовке анемия или лейкопения — не прямое следствие туберкулёзной инфекции, а, наоборот, предусловие её возникновения и предсуществовавший до болезни (преморбидный) фактор.
Далее по ходу развития заболевания присоединяются более или менее явные симптомы со стороны поражённого органа. При туберкулёзе лёгких это кашель, отхождение мокроты, хрипы в лёгких, насморк, иногда затруднение дыхания или боли в грудной клетке (указывающие обычно на присоединение туберкулёзного плеврита), кровохарканье. При туберкулёзе кишечника — те или иные нарушения функции кишечника, запоры, поносы, кровь в кале и т. д. Как правило (но не всегда), поражение лёгких бывает первичным, а другие органы поражаются вторично путём гематогенного обсеменения. Но встречаются случаи развития туберкулёза внутренних органов или туберкулёзного менингита без каких-либо текущих клинических или рентгенологических признаков поражения лёгких и без такового поражения в анамнезе.
 Внутрикожное введение туберкулина для выявления гиперчувствительности замедленного типа (проба Манту)
Внутрикожное введение туберкулина для выявления гиперчувствительности замедленного типа (проба Манту)Основной профилактикой туберкулёза на сегодняшний день является вакцина БЦЖ (BCG). Она защищает от самой опасной формы туберкулёза — туберкулёзного менингита[52]. В соответствии с «Национальным календарём профилактических прививок» прививку делают в роддоме при отсутствии противопоказаний в первые 3—7 дней жизни ребёнка. В 7 лет при отрицательной реакции Манту и отсутствии противопоказаний проводят ревакцинацию.
В развитых странах вакцинация БЦЖ против туберкулёза предоставляется только тем, кто проживает или выезжает в эпидемически неблагополучные регионы. Высокий уровень заболеваемости туберкулёзом в отдельных регионах России не позволяет исключить вакцинацию против туберкулёза из российского национального календаря прививок[53].
С целью выявления туберкулёза на ранних стадиях всем взрослым необходимо проходить флюорографическое обследование в поликлинике не реже 1 раза в год (в зависимости от профессии, состояния здоровья и принадлежности к различным «группам риска»). Также при резком изменении реакции Манту по сравнению с предыдущей (т. н. «вираже»), фтизиатром может быть предложено провести профилактическую химиотерапию несколькими препаратами, как правило, в комплексе с гепатопротекторами и витаминами группы B[54]. У некоторых взрослых и примерно у 10 % детей, не прошедших курс профилактического лечения в период виража, развивается состояние, именуемое туберкулёзной интоксикацией.
Диагностика активного туберкулёза проводится путём микроскопического исследования мокроты, полученный путём мазка. Подобная диагностика является одним из самых популярных методов, но далеко не самым однозначным, так как при ранней стадии туберкулёза, а также при его проявлениях у детей, подобное исследование даст отрицательный результат. Эффективнее использовать рентгеноскопию или флюорографию, что даст более высокую точность в результатах, в особенности на поздних стадиях. Также для выявления возбудителя используется полимеразная цепная реакция.
Основная статья: Лечение туберкулёзаЛечение туберкулёза, особенно внелёгочных его форм, является сложным делом, требующим много времени и терпения, а также комплексного подхода.
Фактически с самого начала применения антибиотикотерапии возник феномен лекарственной устойчивости. Феномен обусловлен тем, что микобактерия не имеет плазмид, а популяционная устойчивость микроорганизмов к антибактериальным препаратам традиционно описывалась в микробной клетке наличием R-плазмид (от англ. resistance — устойчивость). Однако, несмотря на этот факт, отмечалось появление или исчезновение лекарственной устойчивости у одного штамма МБТ. В итоге выяснилось, что за активацию или дезактивацию генов, отвечающих за резистентность, ответственны IS-последовательности.
На сегодняшний день основой лечения туберкулёза является поликомпонентная противотуберкулёзная химиотерапия (J04 Противотуберкулёзные препараты).
Кроме химиотерапии, большое внимание должно уделяться интенсивному, качественному и разнообразному питанию больных туберкулёзом, набору массы тела при пониженной массе, коррекции гиповитаминозов, анемии, лейкопении (стимуляции эритро- и лейкопоэза). Больные туберкулёзом, страдающие алкоголизмом или наркотической зависимостью, должны пройти детоксикацию до начала противотуберкулёзной химиотерапии.
Больным туберкулёзом, получающим иммуносупрессивные препараты по каким-либо показаниям, стремятся снизить их дозы или совсем отменить их, уменьшив степень иммуносупрессии, если это позволяет клиническая ситуация по заболеванию, потребовавшему иммуносупрессивной терапии. Больным ВИЧ-инфекцией и туберкулёзом показана специфическая анти-ВИЧ терапия параллельно с противотуберкулёзной, а также противопоказано применение рифампицина[55].
Глюкокортикоиды в лечении туберкулёза применяют очень ограниченно в связи с их сильным иммуносупрессивным действием. Основными показаниями к назначению глюкокортикоидов являются сильное, острое воспаление, выраженная интоксикация и др. При этом глюкокортикоиды назначают на достаточно короткий срок, в минимальных дозах и только на фоне мощной (5-компонентной) химиотерапии.
Очень важную роль в лечении туберкулёза играет также санаторно-курортное лечение.[56] Давно известно, что микобактерии туберкулёза не любят хорошей оксигенации[источник не указан 587 дней] и предпочитают селиться в сравнительно плохо оксигенируемых верхушечных сегментах долей лёгких[источник не указан 587 дней]. Улучшение оксигенации лёгких, наблюдаемое при интенсификации дыхания в разрежённом воздухе горных курортов, способствует торможению роста и размножения микобактерий. С той же целью (создания состояния гипероксигенации в местах скопления микобактерий) иногда применяют гипербарическую оксигенацию и др.[57]
Сохраняют своё значение и хирургические методы лечения туберкулёза: в запущенных случаях может оказаться полезным наложение искусственного пневмоторакса и пневмоперитонеума, удаление поражённого лёгкого или его доли, дренирование каверны, эмпиемы плевры и др. Однако безусловным и важнейшим действенным средством является химиотерапия — терапия противотуберкулёзными препаратами, гарантирующими бактериостатический, бактериолитический эффекты, без которых невозможно достижение излечения от туберкулёза.
Поиск новых методов лечения
В 2016 году были опубликованы результаты исследований, в которых предлагаются новые потенциальные лекарства для лечения туберкулёза, механизм действия которых основан на селективной деактивации фермента лейцил-тРНК-синтетазы (ЛРСазы) возбудителя туберкулёза.[58][59]
В 2018 появилось независимое подтверждение тому, что открытие команды Университета Манчестера оказалось эффективным для морских свинок в Университете Рутгерса. Суть открытия состоит в модификации фактора вирулентности — MptpB, что делает микобактерии «видимыми» для иммунной системы. Это первый открытый метод лечения, не базирующийся на антибиотиках. Клетки человека не содержат подобных молекул, поэтому вещество полностью безопасно для пациентов. В ближайшие годы учёные планируют приступить к клиническим испытаниям на людях.[60][61]
В 2019 СМИ объявили, что открытые искусственным интеллектом свойства халицина могут подавлять активность бактерий, вызывающих заболевание. Что потенциально может означать излечение больных.
Прогноз заболевания во многом зависит от стадии, локализации заболевания, лекарственной устойчивости возбудителя и своевременности начала лечения, однако в целом является условно неблагоприятным[62][данные по источнику 1967 года]. Заболевание без усиленного диетического питания, благоприятных социально-гигиенических условий, климатолечения плохо поддаётся химиотерапии, особенно это касается туберкулёза с множественной лекарственной устойчивостью и широкой лекарственной устойчивостью, а хирургическое лечение зачастую является симптоматическим или паллиативным. Трудоспособность во многих случаях стойко утрачивается, и даже при сохранённой после излечения трудоспособности существует запрет на трудовую деятельность подобных лиц по целому ряду декретированных профессий, таких как учителя младших классов, воспитатели детских садов, сотрудники пищевой промышленности или коммунальных служб и т. п. Своевременно начатое лечение позволяет добиться полного восстановления трудоспособности, однако не гарантирует невозможность рецидива заболевания. При несвоевременной диагностике или неаккуратном лечении происходит инвалидизация пациента, зачастую в итоге приводящая к его смерти.
- ↑ Туберкулёз // Телевизионная башня — Улан-Батор. — М. : Большая российская энциклопедия, 2016. — (Большая российская энциклопедия : [в 35 т.] / гл. ред. Ю. С. Осипов ; 2004—2017, т. 32). — ISBN 978-5-85270-369-9.
- ↑ Туберкулёз. Med About Me.
- ↑ 1 2 Kumar, V. Robbins Basic Pathology : [англ.] / V. Kumar, A. K. Abbas, N. Fausto … [et al.]. — 8th ed. — Saunders Elsevier, 2007. — P. 516—522. — 960 p. — ISBN 978-1-4160-2973-1.
- ↑ 1 2 Konstantinos, A. Testing for tuberculosis : [англ.] : [арх. 4 августа 2010] // Australian Prescriber : журн. — 2010. — Vol. 33. — P. 12–18.
- ↑ Evidence-based respiratory medicine : [англ.] / Ed. by Peter G. Gibson, Michael Abramson, Richard Wood-Baker, Jimmy Volmink, Michael Hensley, Ulrich Costabel. — Oxford : Blackwell, 2005. — P. 321. — 608 p. — ISBN 978-0-7279-1605-1.
- ↑ Куфакова Г. А. Факторы риска развития заболевания туберкулёзом у детей и подростков из социально-дезадаптированных групп населения / Г. А. Куфакова (д. м. н.), Е. С. Овсянкина (д. м. н.) ; Центральный НИИ туберкулеза РАМН // Большой целевой журнал о туберкулезе. — 1998. — № 1.
- ↑ Европейские государства-члены демонстрируют новую решимость в борьбе с лекарственно-устойчивыми формами туберкулёза // ЕРБ ВОЗ. — 2011. — 14 сентября.
- ↑ Вторичный туберкулез (недоступная ссылка). Каталог болезней. Дата обращения: 15 ноября 2020. Архивировано 5 ноября 2013 года.
- ↑ Список знаменитых людей, умерших от туберкулёза
- ↑ Ортопедическая диагностика. Плечевой пояс и плечевой сустав.
- ↑ Древнейший случай туберкулёза выявлен у морской рептилии возрастом 245 миллионов лет.
- ↑ Živanović S. Ancient deseases. The elements of palaeopathology, P. 226. ISBN 0 416 31140 7.
- ↑ Barry R. Bloom. Tuberculosis: Pathogenesis, Protection, and Control. Barry R. Bloom. ASM Press, 1994.
- ↑ Знаменательные и юбилейные даты истории медицины и здравоохранения 2019 года.
- ↑ 1 2 Ю. Виленский. Туберкулёз — долгая дорога с проблесками надежд.
- ↑ Kentucky: Mammoth Cave long on history. CNN. 27 February 2004.
- ↑ W. Devitt. Indications for Pneumothorax (недоступная ссылка). Chest. 1936;2;8—26.
- ↑ Zur Pathogenie der Impetigines. Auszug aus einer brieflichen Mitteilung an den Herausgeber. [Müller’s] Archiv für Anatomie, Physiologie und wissenschaftliche Medicin. 1839, S. 82.
- ↑ Официальный сайт Соколовско.
- ↑ Robert Koch and Tuberculosis Koch’s Famous Lecture (недоступная ссылка). Official Nobel Prize web site.
- ↑ Tuberculosis.
- ↑ Ученый: туберкулёз поможет победить генная инженерия. РИА Новости.
- ↑ Jasmer R.M., Nahid P., Hopewell P.C. Clinical practice. Latent tuberculosis infection (англ.) // The New England Journal of Medicine. — 2002. — December (vol. 347, no. 23). — P. 1860—1866. — doi:10.1056/NEJMcp021045. — PMID 12466511.
- ↑ 1 2 Fact sheet No 104 // Tuberculosis : [англ.] : [арх. 24 августа 2011]. — World Health Organization, 2007.
- ↑ The Stop TB Strategy, case reports, treatment outcomes and estimates of TB burden // Global tuberculosis control : epidemiology, strategy, financing : [англ.]. — World Health Organization, 2009. — С. 187—300. — ISBN 978 92 4 156380 2.
- ↑ 1 2 Global tuberculosis report 2016 : [англ.] : [арх. 14 ноября 2016]. — Geneva : WHO, 2016. — vii+[2]+201 p. — ISBN 978-92-4-156539-4.
- ↑ 1 2 Огородникова П. Инфекция, несущая смерть / Полина Огородникова // Русский репортер : журн. — 2020 . — № 2 (490) . — С. 54–55.
- ↑ Annex 1. Profiles of high-burden countries // Global Tuberculosis Control Report : WHO report 2006 : [англ.] : [арх. 16 сентября 2007]. — Geneva : WHO, 2006. — P. 69–136. — v+242[1] p. — WHO/HTM/TB/2006.362. — ISBN 92-4-156314-1.
- ↑ Centers for Disease Control and Prevention (CDC). 2005 Surveillance Slide Set. (September 12, 2006) Retrieved on 13 October 2006.
- ↑ Davies PDO, Yew W.W., Ganguly D., et al. Smoking and tuberculosis: the epidemiological association and pathogenesis (англ.) // Trans R Soc Trop Med Hyg : journal. — 2006. — Vol. 100. — P. 291—298. — PMID 16325875.
- ↑ Restrepo B.I. Convergence of the tuberculosis and diabetes epidemics: renewal of old acquaintances (англ.) // Clinical Infectious Diseases : journal. — 2007. — Vol. 45. — P. 436—438.
- ↑ Александр Колесник. Становление и развитие фтизиатрии в Крыму.
- ↑ Бремя туберкулёза в России // Демоскоп Weekly 11 декабря 2011 «смертность от туберкулёза составляет около 70 % всех случаев, приходящихся на инфекционные и паразитарные болезни в России».
- ↑ Туберкулёз в России. Справка. РИА Новости (24 марта 2010). Дата обращения: 14 августа 2010. Архивировано 24 августа 2011 года.
- ↑ Минздрав РФ Архивная копия от 31 мая 2012 на Wayback Machine (недоступная ссылка с 21-05-2013 [2744 дня] — история, копия)
- ↑ Кирилл Матвеев. В цифрах и фактах: почти 5 тысяч человек ежедневно умирают от туберкулёза. Аргументы и факты. Здоровье. http://www.aif.ru/health/life/47027 10:18 19/09/2013
- ↑ Нечаева, О. Б. Эпидемическая ситуация по туберкулезу в Российской Федерации / О. Б. Нечаева, О. К. Бирагова // Социальные аспекты здоровья населения : электр. журн. — 2013. — 12 ноября.
- ↑ Аналитические обзоры по туберкулёзу. mednet.ru. Дата обращения: 11 июля 2016.
- ↑ В России за последние годы снизилась заболеваемость туберкулезом : [арх. 15 ноября 2020] // РИА Новости : [электр. ресурс]. — 2018. — 23 марта.
- ↑ Смертность россиян от туберкулеза снизилась за год на 15%. ТАСС. Дата обращения: 30 июля 2018.
- ↑ Туберкулез в Российской федерации 2001 г. : Аналитический обзор статистических показателей, используемых в Российской Федерации и в мире. — М., 2013. — 280 с. — ББК 55.4. — УДК 616-002.5-312.6(047)(G).[уточнить]
- ↑ Эксперт: туберкулёз в России удастся победить к 2050 году // ТАСС. — 2016. — 11 апреля.
- ↑ Туберкулёз. Лечение. Симптомы. Профилактика. Диагностика (фото+видео)" Архивная копия от 4 ноября 2011 на Wayback Machine (недоступная ссылка с 21-05-2013 [2744 дня] — история, копия)
- ↑ Туберкулёз. Оценка ситуации — Здоров’я України : газ. — 2015 — 27 марта
- ↑ O. Hankivsky. The Challenges of HIV/AIDS in Ukraine // HIV/AIDS: Global Frontiers in Prevention/Intervention / C. Pope, R. White, R. Malow. — New York and London: Routledge, 2009. — P. 97. — ISBN 978-0-415-95382-5.
- ↑ D. Kerrigan, A. Wirtz, S. Baral, N. N'Jie, A. Stanciole, J. Butler, R. Oelrichs, C. Beyer. Ukraine // The Global HIV Epidemics among Sex Workers. — Washington, D. C.: The World Bank, 2013. — P. 135. — ISBN 978-0-8213-9774-9. — doi:10.1596/978-0-8213-9774-9.
- ↑ Активность туберкулеза в Украине идет на спад — эксперт — Укринформ — 2018 — 6 июня
- ↑ Архивированная копия (недоступная ссылка). Дата обращения: 29 декабря 2016. Архивировано 29 декабря 2016 года.
- ↑ 1 2 Туберкулез — профессиональное заболевание у медицинских работников | Интернет-издание «Новости медицины и фармации»
- ↑ Справочник по клинической хирургии / Под ред. проф. В. И. Стручкова. — М.: "Медицина", 1967. — 520 с.
- ↑ Подробнее см. Герценштейн Г. М. Белая опухоль // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.; Белая опухоль // Большая советская энциклопедия : в 66 т. (65 т. и 1 доп.) / гл. ред. О. Ю. Шмидт. — М. : Советская энциклопедия, 1926—1947.; Белая опухоль // Большая советская энциклопедия : [в 30 т.] / гл. ред. А. М. Прохоров. — 3-е изд. — М. : Советская энциклопедия, 1969—1978.
- ↑ Вакцина БЦЖ. Еженедельный эпидемиологический бюллетень ВОЗ (январь 2004). Дата обращения: 7 ноября 2014.
- ↑ Намазова-Баранова Л. С., Федосеенко М. В., Баранов А. А. Новые горизонты Национального календаря профилактических прививок (рус.) // Вопросы современной педиатрии : журнал. — М: ПедиатрЪ, 2019. — Т. 18, № 1. — С. 13—30. — ISSN 1682-5535. — doi:10.15690/vsp.v18i1.1988.
- ↑ Витамин B6: фармакодинамика и фармакокинетика
- ↑ М. И. Перельман. Консультант врача. Фтизиатрия. — М.: ГЭОТАР-Медиа, 2007. — С. 57—65. — ISBN 978-5-9704-1234-3.
- ↑ Приказ Минздравмедпрома РФ от 19.07.96 N 291
- ↑ Автореферат и диссертация по медицине (14.00.16)на тему:Дыхание и кровообращение в легких при гипербарической оксигенации у больных туберкулезом Безенков, Игорь Валентинович, к.м.н., СПБ, 1992
- ↑ Olga I. Gudzera, Andriy G. Golub, Volodymyr G. Bdzhola, Galyna P. Volynets, Sergiy S. Lukashov, Oksana P. Kovalenko, Ivan A. Kriklivyi, Anna D. Yaremchuk, Sergiy A. Starosyla, Sergiy M. Yarmoluk, Michail A. Tukalo. Discovery of potent anti-tuberculosis agents targeting leucyl-tRNA synthetase // Bioorganic & Medicinal Chemistry. — 2016. — С. 1023—1031.
- ↑ Olga I. Gudzera, Andriy G. Golub, Volodymyr G. Bdzhola, Galyna P. Volynets, Oksana P. Kovalenko, Konstantin S. Boyarshin, Anna D. Yaremchuk, Mykola V. Protopopov, Sergiy M. Yarmoluk & Michail A. Tukalo. Identification of Mycobacterium tuberculosis leucyl-tRNA synthetase (LeuRS) inhibitors // Journal of Enzyme Inhibition and Medicinal Chemistry. — 2016. — С. 201—207.
- ↑ Scientists develop new drug treatment for TB // Journal of Medicinal Chemistry. — 2018. — 11 сентября.
- ↑ Разработана первая методика лечения туберкулёза без антибиотиков (11 сентября 2018).
- ↑ Проф. А. И. Арутюнов, кандидат медицинских наук Н. Я. Васин и В. Л. Анзимиров. Справочник по клинической хирургии / Проф. В.И. Стручкова. — Москва: Медицина, 1967. — С. 234. — 520 с. — 100 000 экз.
- Внелёгочный туберкулёз : руководство для врачей / Под ред. Н. А. Браженко // СПб.: СпецЛит, 2013. — 395 с.; илл. — ISBN 978-5-299-00556-1
- Перельман М. И., Корякин В. А., Богадельникова И. В. Фтизиатрия : учебник / Изд. 3-е, перераб. и доп. // М.: Медицина, 2004. — 520 с.; илл. — ISBN 5-225-04082-9
-
- Сайт ВОЗ. Руководство по программному ведению лекарственно-устойчивого туберкулёза
- Туберкулёз. Вопросы и ответы. Всемирная организация здравоохранения
- Факты о туберкулёзе. Сайт Всемирной организации здравоохранения
- Туберкулёз/ВИЧ: Клиническое руководство на сайте ВОЗ
- Новая вакцина H56 способна бороться с латентной туберкулёзной инфекцией
- Туберкулёз: что это? Учебное видео — инфографика о туберкулёзе
- Туберкулёз среди подростков и молодёжи в России. Доклад (2011 г.)
- Туберкулёз: инфографика
Эта статья или раздел нуждается в переработке.


